患者李×× ,男 ,45岁 ,因“发现腹部可复性包块9月”入院。
主要表现:9月前因肝脏肿瘤行肝部分切除术,术后上腹部切口膨隆,出现一巨大可复性包块,诊断腹壁切口疝,在本院疝病中心寻求诊治,考虑术后疝囊周围水肿、粘连严重,先佩戴腹带保守,择期行手术治疗。
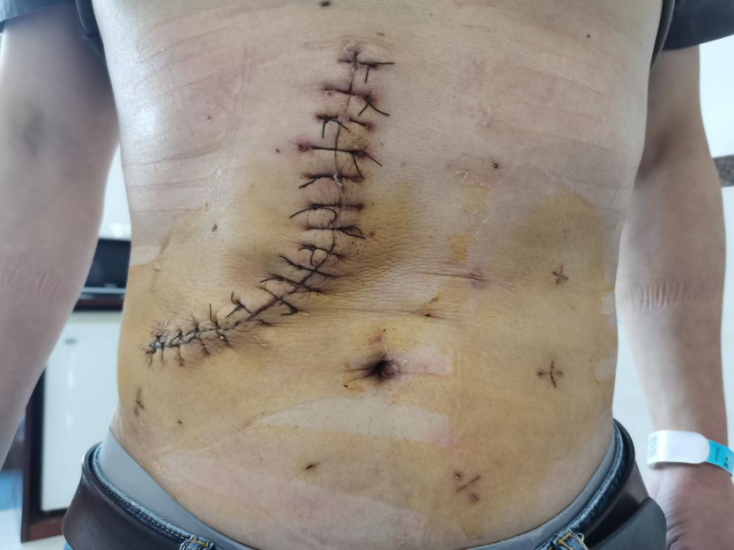
入院查体:右上腹肋缘下切口处见一大小约12cm×15cm包块,平卧位时包块部分回纳,站立时包块突起明显,局部皮肤及皮下组织菲薄。
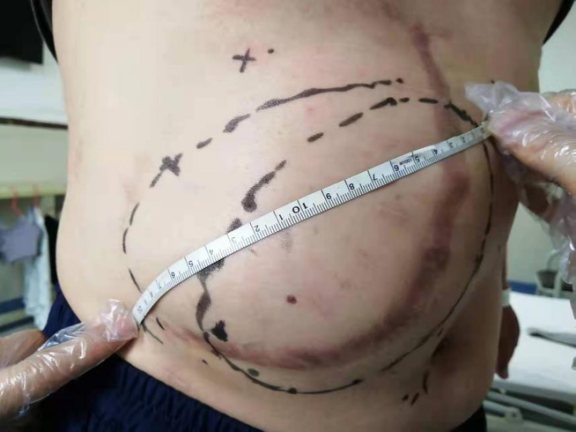
上腹部增强CT:上腹部腹壁缺损大小约10cm,腹壁菲薄,腹直肌等解剖层次不连续。
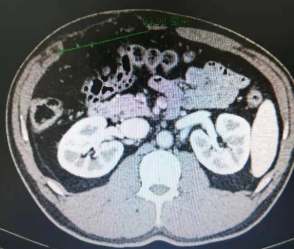
按照欧洲疝学会切口疝分类(2008版),属于剑突下疝联合上腹部疝,腹壁缺损范围大。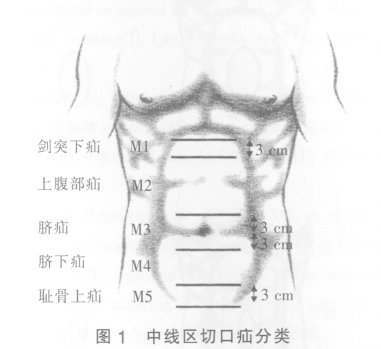
手术难点:
1. 腹壁缺损巨大,腹腔镜下不能完全关闭缺损,需行组织结构分离技术,且肋弓不利于补片固定,决定采用杂交术式。
2. 腹壁解剖层次不清,腹壁与肠道广泛粘连。术前充分肠道准备,术中避免损伤肠管。
手术步骤:
1.沿原手术切口进腹,腹壁菲薄,无上腹部正常解剖层次,前鞘、腹直肌、后鞘、腹横肌、腹膜断裂缺损,肠管、网膜与腹壁广泛致密粘连。
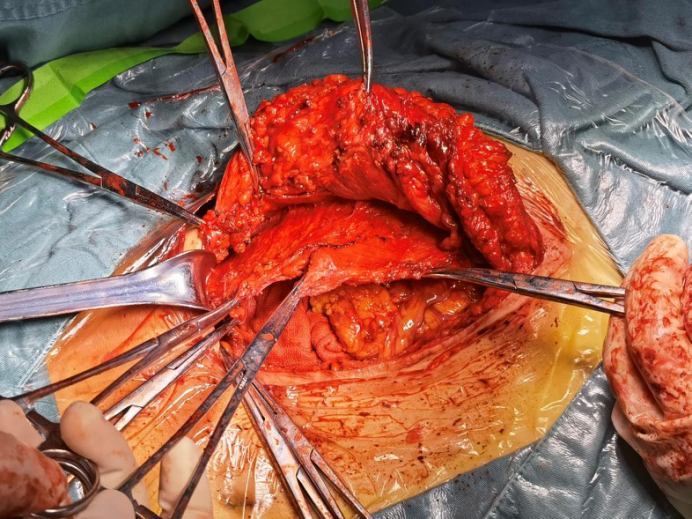
2.遵守“宁伤腹壁,勿删肠管”的原则,分离腹壁粘连,并游离腹膜前间隙。
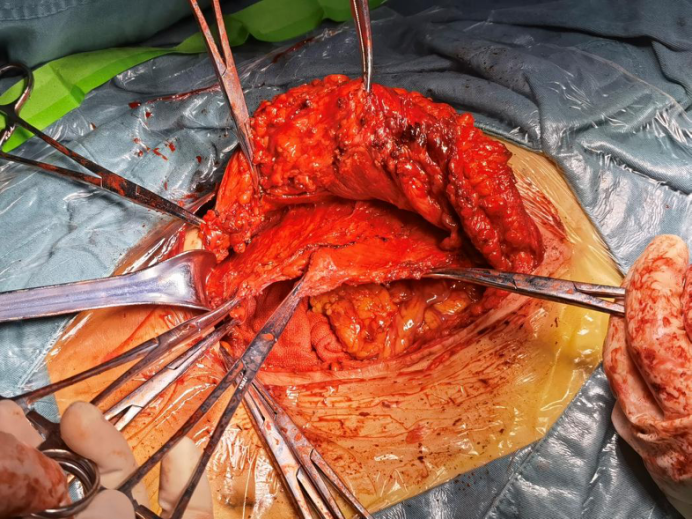
3. PFM补片体表定位,边缘悬吊处预留1-0 prolene缝线,将补片平铺置入腹腔内,缝匠针牵引缝线皮下固定。
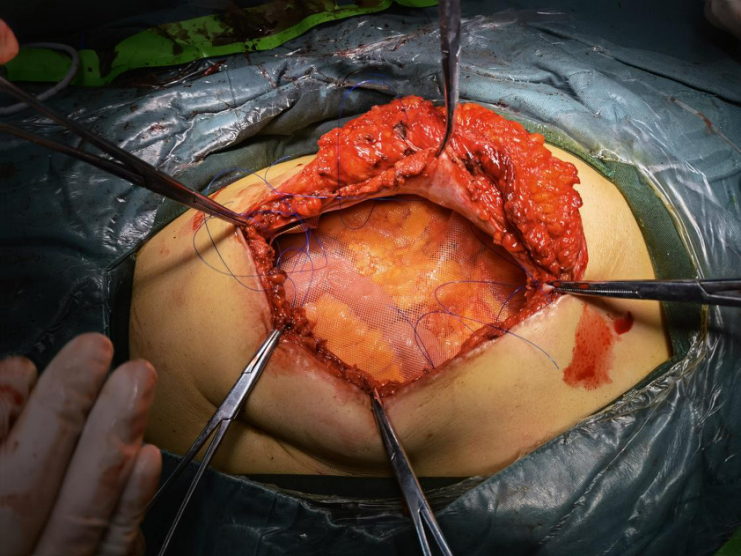
4.关闭腹膜,建立气腹,腹腔镜辅助下沿疝片一周及中央固定补片,补片平展固定贴合腹膜,覆盖范围超过疝囊缺损边缘5cm。
5.腹膜前间隙置入PFM补片,平展固定。放置负压引流,逐层关腹。患者术后第10天间断拆线出院。